薬剤溶出性ステント留置患者への人工膝関節置換術後に発生したステント内血栓症により心停止を起こし、緊急PCIにより救命しえた1例:臨床雑誌整形外科掲載論文原文
増井文昭、谷口優*、斎藤雅人、尾立和彦、伊藤吉賢、白旗敏克
千葉西総合病院整形外科・関節外科センター
千葉西総合病院循環器内科*
症例
68歳、男性
既往歴
・心筋梗塞に対してRCA#1、LAD#6-7に対して、金属ステント(bare metal stent:以下、BMS)、薬剤溶出性ステント(drug eluting stent:以下、DES)留置
・心室瘤
服用薬
バイアスピリン100mg、ワルファリン1.75㎎
現病歴
当科に変形性膝関節症に対して人工膝関節置換術を目的に入院した。術前に循環器内科にて心機能評価を行い、陳旧性下壁心筋梗塞所見のみで手術可能な状態と診断され、術前にバイアピリンおよびワルファリンを休薬の上でヘパリン置換(heparin bridge)を施行した。
血液生化学検査
WBC:6910/ul、CR21P:1.49mg/dl、GOT 20IU/l、GPT 16IU/l、LDH 170 IU/l、ALP221 IU/l、BUN 13.9mg/dl、Cr0.74mg/dl、PT-INR1.80
心電図、心エコー
陳旧性下壁梗塞、EF59.2%
心筋シンチ
下壁から後壁にかけての高度集積低下(陳旧性心筋梗塞)、一部前壁の軽度集積低下
(心筋ダメージ)、左室機能正常、負荷誘発心筋虚血を積極的に疑う所見なし
心電図、心エコー
陳旧性下壁梗塞、EF59.2%
術中・後経過
人工膝関節置換術を施行し(図1,2)、術中および帰室時のバイタルサインに異常を認めなかったが、帰室後約3時間を経過したころに急な意識低下と心停止をきたしドクターコールとなった。来室時、心電図モニターでVf波形を呈していたため除細動を行い、洞調律に回復した。心電図でII/III/aVFでST上昇(図3,4)を認め、心筋梗塞が疑われたため、緊急冠動脈造影となった。
PCI中・後経過
冠動脈造影でLAD#6-7ステントに再狭窄はなく、RCA#1ステントに完全閉塞を認め (図5)、緊急PCIを施行した。病変部をワイヤークロス後、ステント内の血栓を吸引、レーザー血管形成術(図6)を施行した。その後にバルーンで病変部を拡張し、最終的に狭窄率は25%まで改善した(図7)。術後はICUにて全身管理を行い、状態安定後に積極的なリハビリ訓練を施行し、術後6か月の現在、可動域は-10~110度、疼痛なく歩行中である。
考察
近年、医療技術の向上により冠動脈疾患治療においてステント留置による経皮的冠動脈インターベンション(percutaneouscoronary intervention:PCI)が大きな位置を占めるようになっている。以前は金属ステント(bare metal stent:BMS)が使用されていたが、最近は内膜の新生を抑制するためにポリマーでコーティングされた薬剤溶出性ステント(drug eluting stent:DES)が頻用されている。ステント留置早期にはアスピリン+チエノピリジン系薬剤の2種の抗血小板薬併用が行われ1)、チエノピリジン系薬剤としてはチクロピジン(パナルジン)が使われてきたが、現在ではクロピドグレル(プラビックス)が主流となっている。比較的早期に内皮が修復されるBMSでも少なくとも1ヵ月は2剤による抗血小板療法を行い、それ以後もアスピリン投与を継続する。ステント内血栓症はDES留置後の遠隔期であっても発生することがあり、ガイドラインではアスピリン+チエノピリジン系薬剤の併用を少なくとも1年間は継続するとされている。本邦の循環器疾患における抗凝固・抗血小板療法に関するガイドライン2)では、抗血小板薬2剤の投与期間についてはDES留置例では最低12ヵ月間、BMS留置例では最低1ヵ月の併用投与が推奨されているが、我が国におけるエビデンスは十分ではない。BMSでは6ヵ月までは抗血小板薬投与中止によりステント内血栓症発生の可能性は高くなるが、それ以降は中止によってもほとんど増加しない。一方、DESは抗血小板薬投与中止によるステント内血栓症リスクは経年的に増加している3)。DESはステント内再狭窄に対する予防効果がある一方、慢性期にステント内血栓症が発生することがある。外科的治療を行う際には抗血小板薬の休薬を行うかが問題となり、American College of Cardiology(ACC)、American Heart Association(AHA)は外科医は抗血小板薬の中止に際しては循環器科医師に相談するなどを勧告している4)。DES留置症例の外科的治療に際してはチエノピリジン系薬剤を中止しなくてはならない場合にも可能ならばアスピリンは継続すべきだが、やむなく抗血小板薬の投与をすべて中止せざるを得ない場合はヘパリン投与を開始することが望ましいとされる。循環器疾患における抗凝固・抗血小板療法に関するガイドライン2)ではアスピリンは手術の7日前、チクロピジンは手術10∼14日前に中止し、その間の血栓症や塞栓症のリスクの高い症例ではヘパリンの投与が推奨されている(エビデンスレベルC)。一方、抗血小板薬の中止によるステント内血栓症のリスクをヘパリンといった抗凝固薬によるbridging therapy で軽減できるというエビデンスはなく、投与中止後に凝固優位となるリバウンド現象による有害性も指摘され5、6)、さらにステント内血栓症の死亡率は45%と非常に高く、抗血小板薬の中止が主な原因と報告されている7、8)。
整形外科領域で緊急手術/準緊急手術となるGastilo type 3B/C、壊死性筋膜炎、高齢者の大腿骨近位部骨折は、休薬により効果がなくなるまで手術を待機することは出来ないため輸血で対応することが多く、抗血小板薬の休薬が問題となることは比較的少ない。一方、人工関節置換術や脊椎手術などの待機手術ではしばしば抗血小板薬を休薬するかが問題となる。自験例も術前にheparin bridgeを施行したものの術後数時間後に発生したステント内血栓症により心停止をきたしたことから、heparin bridge効果に疑問を提起する結果と考えられた。抗血小板薬の休薬についての様々な報告はあるが、アスピリン服用中の整形外科的手術の合併症に関する報告はない。当科における深部静脈血栓症に対する検討では抗血小板薬内服を継続したまま手術を施行した大腿骨近位部骨折患者の術後1日Hb値低下は0.1~4.1g/dl(平均1.70g/dl)で重篤な出血や術後合併症は認めなかった9)。抗血小板薬を服用している患者の冠動脈病変の重症度は様々であることから、画一的に休薬してheparin bridgeを行うのは問題があると考える。ステント留置患者にステント内血栓症が発生した際の重症度を考えるとアスピリン服用下の出血は貯血や輸血で十分に対応ができることが多いため、抗血小板薬を休薬するデメリットが大きい症例も少なからず存在すると思われる。今後は自験例のような2~3枝病変へのPCI施行症例はステント内血栓症のハイリスク群として対応し、人工関節置換術などの待機手術でも抗血小板療法を継続したままの手術を検討すべきと考えられた。
参考文献
- Bertrand ME, Legrand V, Boland J, et al.:Randomizedmulticenter comparison of conventionalanticoagulation versus antiplatelet therapy inunplanned and elective coronary stenting. Thefull anticoagulation versus aspirin and ticlopidine
(fantastic)study. Circulation 98:1597−1603,1998. - 日本循環器学会:循環器疾患における抗凝固・抗血小板療法に関するガイドライン, 2009.
- Kastrati A, Mehilli J, Pache J, et al.:Analysisof 14 trials comparing sirolimus-eluting stentswith bare-metal stents. N Engl J Med 356:1030−1039, 2007.
11)Stone GW, Moses JW, Ellis SG, et al.:Safetyand efficacy of sirolimus- and paclitaxel-elutingcoronary stents. N Engl J Med 356:998−1008,2007. - Grines CL, Bonow RO, Casey DE, et al.: Preventionof premature discontinuation of dual antiplatelet therapy in patients with coronary artery stents : a science advisory from the American Heart Association, American College of Cardiology, Society for Cardiovascular Angiography and Interventions, American College of Surgeons, and American Dental Association, with representation from the American College of Physicians. Circulation 115: 813-818, 2007
- Collet JP and Montalescot G : Premature withdrawaland alternative therapies to dual oral antiplatelettherapy. Eur Heart J Suppl 8 : G46-52, 2006.
- Theroux P, Waters D, Lam J, et al. : Reactivation ofunstable angina afterthe discontinuation of heparin.N Engl J Med 327 : 141-145, 1992.
- Stones GW, Moses JW, Ellis SG, et al. : Safety and efficacy of sirolimus-and paclitaxel-eluting coronarystents. N Engl J Med 356 : 998-1008, 2007.
Clin. Orthop. Rel. Res. 2013; 471: 1654-1660 - 松岡 崇志,井上 幸治,水野 桂ほか:周術期の抗血栓療法をヘパリンに置換した手術症例の検討
泌尿紀要 58 : 223-226,2012. - 増井文昭,伊藤吉賢,齊藤雅人ほか:高齢者に発生した大腿骨近位部骨折に対する静脈血栓塞栓症の予防 整形外科 66:955-959, 2015.
図表説明
図1:膝関節の術前単純レントゲン
図2:人工膝関節置換術を施行
図3:術前心電図12誘導
図4:ステント内血栓発生後の心電図12誘導
図5:ステント内血栓発生時の血管造影写真
RCA#1ステントに完全閉塞を認める。
図6:レーザーにて血管形成時の写真
図7:血栓吸引、血管形成、バルーン拡張後の血管造影写真
ステント血栓部が除去され、良好に造影されている。
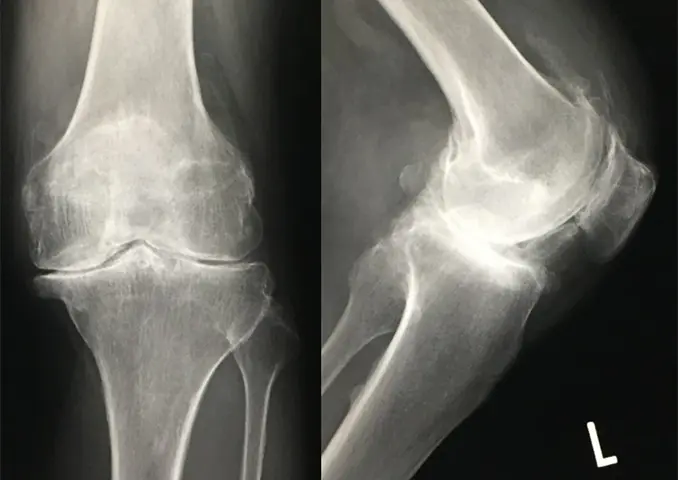
図1
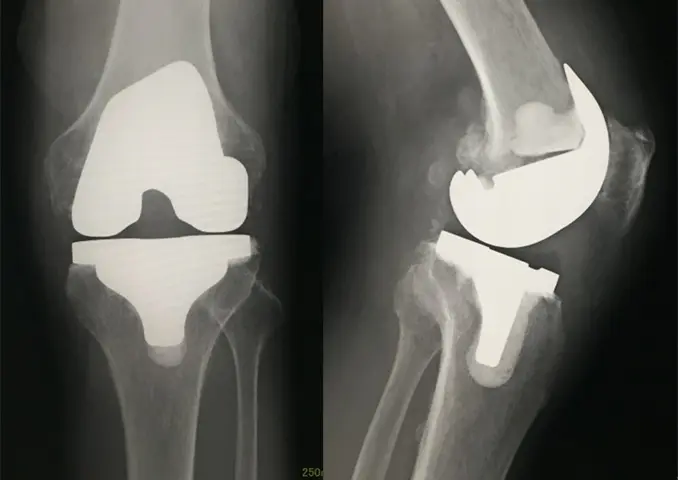
図2
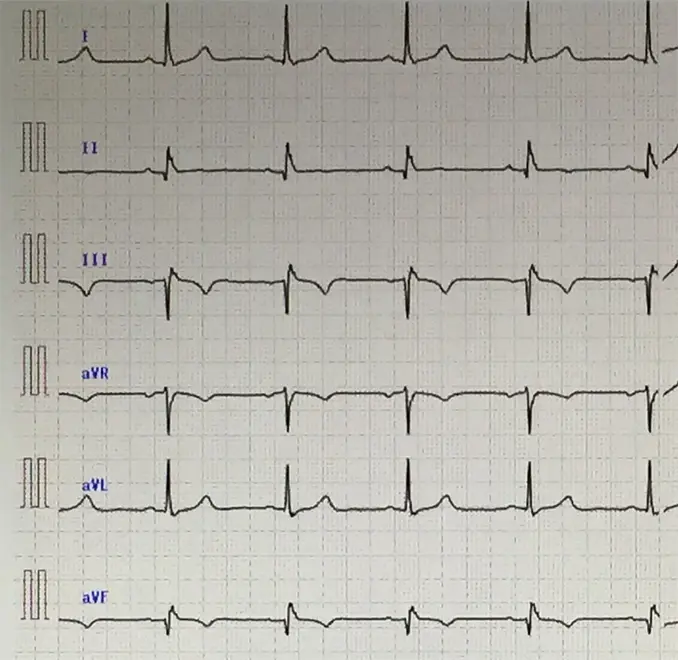
図3
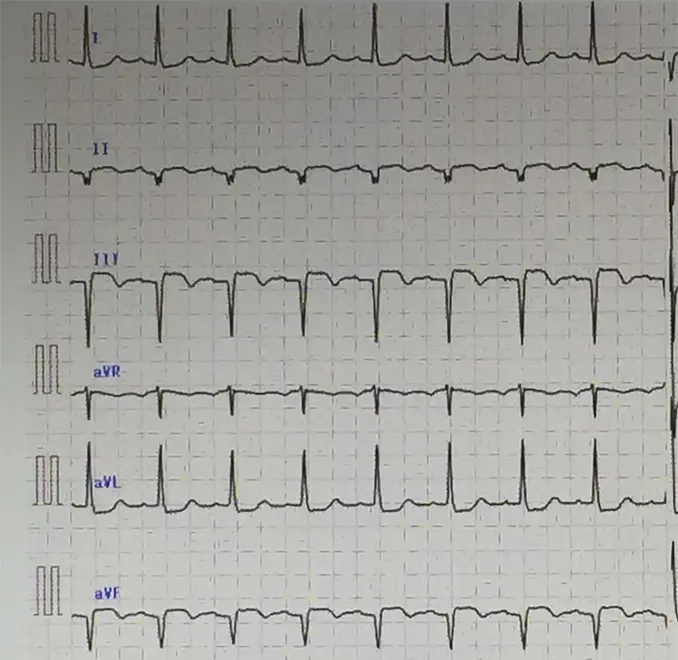
図4
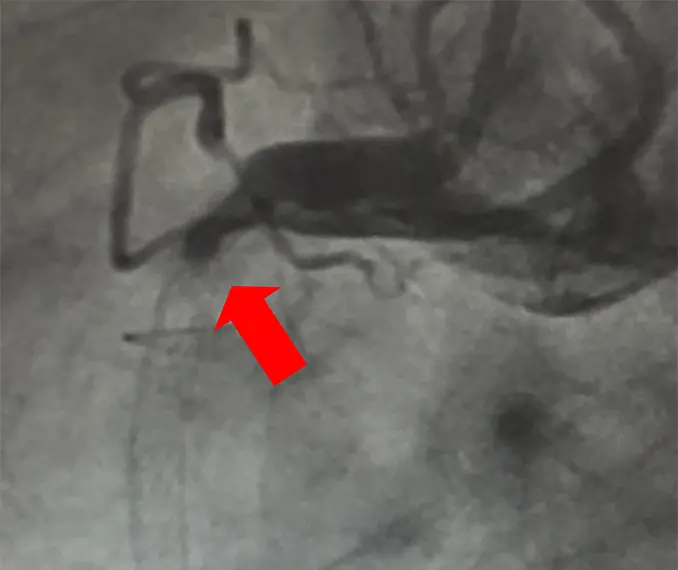
図5
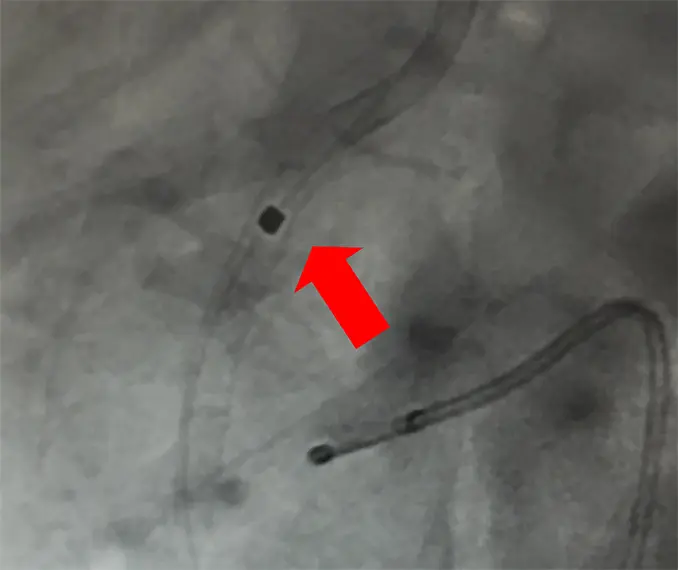
図6
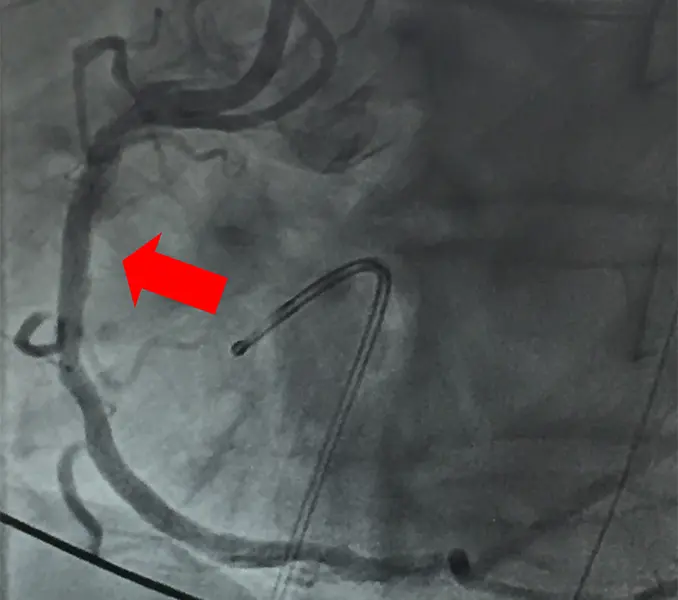
図7




