テーパーウェッジ型ステムの術中・周術期骨折危険因子
テーパーウェッジ型ステムの術中・周術期骨折危険因子
千葉西総合病院整形外科・関節外科センター
増井 文昭、齊藤 雅人、大塚 貴、磧本 宏信、尾立 和彦、為貝 秀明
はじめに
テーパーウェッジ型ステムは近位骨組織を温存し骨萎縮を抑える目的で開発された近位固定型ステムである。当科でも同ステムを使用し、年間約80例の人工骨頭置換術を施行しているが、過去10年間で入院中のインプラント周囲骨折により追加手術を施行したことはなかった。今回、術後リハビリ中にインプラント周囲骨折を2例に認められ、同ステムの術中・周術期骨折リスクについて検討を行った。
対象および方法
2019年1年から2021年9月までに当科および関連病院で治療を行った121例(当科手術120例/他施設手術1例)で、男性28例、女性93例、年齢57~96(平均83.5)歳であった。
当科ではMDM社製Ovation/Stryker社製Accolade・Accolade IIを使用し、後方アプローチにて以下の手順でラスピング、ステム挿入を行っている。
- 小さいサイズから順次サイズアップしてラスピングする
- 挿入音が高くなったら打ち込みは止める
- 予定サイズより小さいサイズの際は挿入位置/方向が誤っている可能性があり、再度、小さいサイズからラスピングし直す
- ステム挿入は、挿入音が高くなり、2~3回軽く打ち込んでも位置が変わらなければ終了する
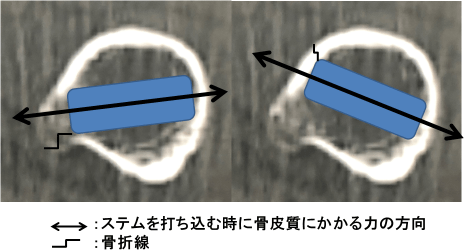
当科手術2症例の術前CT小転子下横断像で外側後方から後方外側(Gruen分類1) zone2後方)に皮質骨断絶/骨外膨隆を認めていた。後方外側部の変化を皮質骨断絶/骨外膨隆に分類し(図1)、骨外膨隆のCT値(Hansfield unit、以下HU)を測定した。大腿骨転子間部前方皮質骨の菲薄化/膨隆と力学的強度低下(骨成分閾値150HU)が報告されている2)。今回、皮質骨断絶陽性症例は骨外膨隆を200HU以上/未満(成人腰椎海綿骨CT値:約200HU3))に分類し、術中・周術期骨折との相関をカイ2乗検定で評価した。
結果
小転子下横断像の髄腔形状は個人差があり、バリエーションが大きかった。術中・周術期骨折を3例(2.5%)に認め、その内訳は当科手術2症例/他施設手術1症例であった。皮質骨断絶陰性は68例で、術中・周術期骨折を認めなかった。皮質骨断絶陽性/骨外膨隆陽性は53例で骨外膨隆の骨化により皮質骨は架橋され、CT値は113.6~913.1(平均404.1)HUであった。骨化形態は辺縁がzoning phenomenonを呈する辺縁骨化から全領域骨化まで様々であった(図2)。皮質骨断絶陽性/骨外膨隆200HU以上を45例に認め、骨外膨隆のCT値は222.1~913.1(平均446.1)HUで、1例(2.2%、他施設手術)に術中・周術期骨折を認めた。Zone2後方周囲での骨折は認めず、zone6内側中央/内側後方、硬い皮質骨部分で骨折を起こし、前捻角度は5度であった。皮質骨断絶陽性/骨外膨隆200HU未満を8例に認め、骨外膨隆のCT値は113.6~199(平均168.1)HUと低値であった。2例(25%、当科手術)に術中・周術期骨折を認め、ステム後外側エッジが後方外側(zone2後方周囲)で接触し、遠位へ骨折線を認め、前捻角度は38度/25度であった。骨外膨隆200HU未満とzone2後方周囲骨折との間に相関関係を認めた(p<0.001)。
症例
症例1:当科手術症例(皮質骨断絶陽性/骨外膨隆200HU未満:199HU)、図3・4
骨頭下脆弱性骨折に対して保存加療を施行したが変形性股関節症に移行し、歩行困難のため当科紹介となった。人工股関節置換術を施行し、術後2日より歩行訓練を開始した。術後1週間目の単純レントゲンで大転子骨折を認め、骨折後CTで前捻角度38度(増捻)、zone2後方外側部にステム後外側エッジが接触し、遠位に骨折線を認めた。荷重時痛なく、歩行可能であったが、早期リハビリ目的で観血的整復固定術を施行した。
症例2:当科手術症例(皮質骨断絶陽性/骨外膨隆200HU未満:161.3HU)、図5・6
大腿骨頚部骨折に対して人工骨頭置換術を施行した。術後2日より歩行訓練を開始したが、術後約1週から荷重時痛が出現した。骨折後CTにて前捻角度25度、zone2後方外側部にステム後外側エッジが接触し、遠位に骨折線とステムの沈下を認めた為、セメント人工骨頭で再置換術を施行した。
症例3:他施設手術症例(皮質骨断絶陽性/骨外膨隆200HU以上:282.6HU)、図7・8
人工骨頭置換術後約2週でステム周囲骨折を合併し、観血的整復固定術を施行され、リハビリ目的で関連病院に入院となった。骨折時のCTで前捻角度は5度(減捻)、zone6中央/後方の硬い皮質骨部分に転位を伴う完全骨折を認めた。テーパー部で大腿骨に加わる力の方向に骨折線を認め、術中に不全骨折を合併していたと考えられた。
考察
近年、近位骨組織を温存し骨萎縮を抑えるテーパーウェッジ型ステムが頻用されるようになってきている。初期固定部位は髄腔の内側カーブと外側フレア、Gruen zone分類zone2/6とされるが、ステム前捻角度/内外反/Entry pointによりステムの接触位置は変わってくる(図9)。Zone2後方周囲で骨折を認めた2症例はステムの後外側エッジが力学的強度の低い(CT値:199/161.3HU)後方外側皮質骨に接触し術中・周術期骨折を合併したと考えられた。
骨外膨隆の平均CT値は404.1HUで、骨化形態は辺縁骨化(zoning phenomenon)から全領域骨化まで様々であった。Zoning phenomenonは出血などに対する反応性骨形成の際に認められる所見である。骨外膨隆骨化もzoning phenomenonを呈していたことから脆弱化に伴う出血後の反応性骨化や軽微な外傷に対する骨膜反応等の可能性が示唆された。
通常、後方アプローチでは前捻25度前後で人工骨頭を挿入するが、その際、小転子下ではzone2中央~後方部分/ zone6中央~前方で皮質骨と接触することが多い。一方、前捻角度が小さくなると接触部分が変化し、zone2上方 zone6後方に移動してくるが、髄腔形状のバリエーションが大きく術中に接触部位を把握することは困難である。後方/前方/上方アプローチのうち、後方アプローチは正常からやや増捻で挿入されzone2後方/ zone6前方、前方アプローチは減捻した状態で挿入されzone2中央~前方/ zone6中央~後方でステムと皮質骨は接触する。通常の前捻角度でステムを挿入すると後外側エッジは力学的強度の低い後方外側皮質骨と接触する。今回の検討で骨外膨隆200HU未満の症例は軽微な外力(ステム挿入時の軽微な外力:低エネルギー)でzone2後方周囲骨折を起こす危険性が高いと考えられた(p<0.001)。また、症例1で荷重痛を認めなかったように無症状なことがあり、不全骨折に気が付かずに自然治癒している症例もあると考える。骨把持鉗子の使用/減捻挿入などで予防可能と思われるが、セメントステムを機種選択した方が安全と考える。一方、減捻挿入(特に前方アプローチ)ではzone2中央~前方/ zone6中央~後方の硬い皮質骨に接触し、ステム挿入困難になることが予想される。予定位置まで挿入するために強い力(高エネルギー)で打ち込むと同部位で転位を伴う骨折を合併することになる。ステム挿入困難になった際は打ち込むのを止めてネック長で調整/増捻してラスピングし直して再挿入などの対応を行うことが重要と考える。小転子下の髄腔形状はバリエーションが大きく、術中にステム/皮質骨の接触部位を把握することは困難であることから、術前に骨量/骨質/形態に加え、アプローチによる前捻角度と接触部位を確認しておくことが重要と考えられた。
文献
- Gruen TA, McNeice GM, Amstutz HC
“Modes of failure”of cemented stem-type femoral components: a radiographic analysis of loosening.
Clin Orthop Relat Res. 1979;141: 17—27. - 本郷公一、増井文昭、朝戸健夫
CT-MPRデータを用いた大腿骨近位部骨折危険因子の研究
臨床放射線 2017;62: 349-355. - 林達郎、周向栄、陳華岳ほか
X線CT像における脊椎椎体部の骨密度の調査
生体医工学 2007;45: 256-266.
図表説明
図1:Zone2皮質骨の変化

図2:皮質骨断絶と骨化形態・架橋形成のパターン
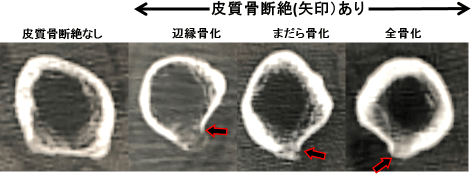
図3:症例1
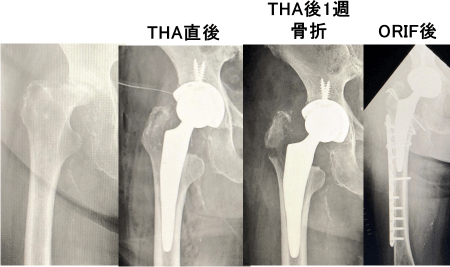
図4:骨折前後のCT
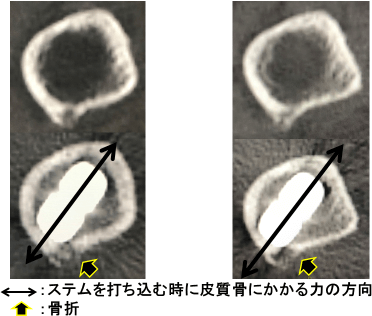
図5:症例2
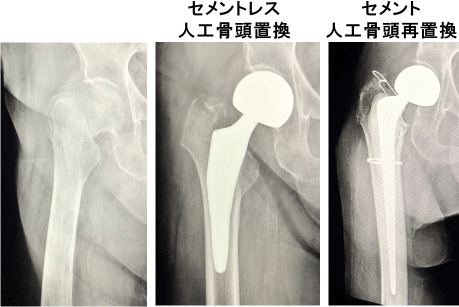
図6:骨折前後のCT
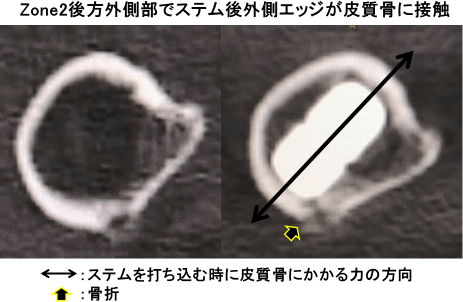
図7:症例3
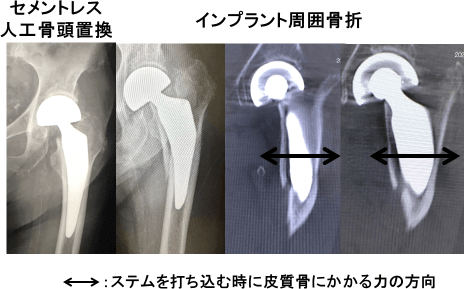
図8:骨折後のCT
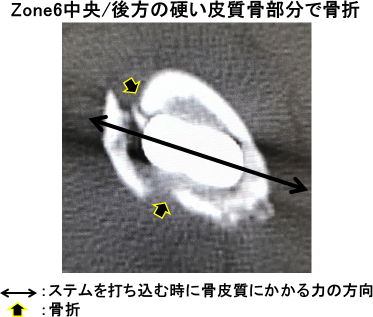
図9:増捻・減捻とコンタクト・力の方向