四肢の転移性骨腫瘍の手術におけるインプラント関連合併症
四肢の転移性骨腫瘍の手術におけるインプラント関連合併症:骨折治療学会雑誌掲載論文原文
増井文昭、阿部哲士 千葉西総合病院整形外科・関節外科センター、帝京大学整形外科
要旨
近年、がん治療はめざましい発展を遂げ、新たな治療薬によりがんの進行を抑えることができる症例が増加している。がん治療の進歩による長期生存例の増加とともに、インプラントに関連した合併症(以下、インプラント関連合併症)も増加している。がん患者の状態は様々であるように、骨転移巣も薬物や放射線治療の影響で同じ症例は一つもない。がん骨転移の治療は原発巣のコントロール状態、生命予後、部位(上肢/下肢)、骨破壊・骨折・骨質・bone stockの程度、重大な転移巣や重篤な合併症の有無などを個々に評価して行う”テーラーメード“の治療である。最善の治療を行うには腫瘍に加えて骨折や人工関節までの幅広い知識を駆使し、インプラントの特性を最大限に活かした治療とともに十分な経過観察を行うことが大切である。今回の検討から、インプラント関連合併症の軽減にはがん治療の術創部への影響やインプラントの緩み/不全骨折・骨壊死などの”危険なサイン“に習熟し、新たな治療薬の合併症についても十分に配慮することが大切と考えられた。
はじめに
がんは、今や日本人の死因の第1位であり、骨転移を起こし進行してから発見されることも多く、高齢者では常に疑って診察することが重要である。ひとたび“がん”が骨に転移して骨折を起こすと痛みによる機能障害が大きく、日常生活を行うことが困難になる。がんによる病的骨折もロコモティブシンドロームの大きな原因の一つとなっており、全身的な評価に応じて、残された余命を”寝たきり“にさせない治療を行う事が大切である。がん治療のめざましい進歩/新たな治療薬の開発に伴い、長期生存する症例が増加し、インプラント関連合併症も増加している。今回、当科で行った四肢に発生した骨転移手術症例のうち、インプラント関連合併症により追加治療を行った症例について検討を行ったので報告する。
症例1
症例
症例1:68歳、男性
現病歴
腎がん術後、右尺骨近位単発転移/病的骨折
手術
当院泌尿器科で腎臓がんに対して手術を施行、術後は分子標的薬(一般名スニチニブリンコ酸塩:商品名スーテント)による治療を行った。経過中、右尺骨近位に骨転移巣を認めたため、放射線照射(39Gy)および抗RANKL抗体投与を行ったが、病的骨折(図1)を併発した。治療方法としては骨・関節組織を温存して拡大掻爬+補助療法(熱/フェノール処理など)+Locking plate固定(以下、LP:Single/Double plating)+骨セメント充填または尺骨近位を拡大掻爬/辺縁切除したうえで人工肘関節置換術が考えられる。骨・関節組織を温存した手術は長期的にインプラント折損、人工肘関節による再建は腫瘍用の尺骨コンポーネントにロングステムがないなどの問題がある。本症例は他に転移巣がなく長期生存が期待されたため、スーテントを内服したまま拡大掻爬および人工肘関節置換術を施行した(図2)。通常型人工肘関節(Zimmer社製NEXEL)で再建、尺骨はセメントロングステムを使用し、インプラントへの負荷を軽減するため、ヒンジ部分より下は骨内に挿入した。上腕骨セメントステムは尺骨を1㎝短縮したため、上肢長を合わせるためにヒンジ部分は骨外に出して挿入固定した。肘頭/三頭筋付着部は皮膚が薄かったためTension band wiringによる固定を行った(図2、3:手術時間:133分、出血量:190ml、後療法:術後1日より自他動運動)。
後療法
術後1週に創内に血腫が貯留、抜糸後に縫合部が2cmほど離開した。スーテントを休薬し、開放療法で経過観察としたが炎症反応の上昇を認め、感染が疑われたため洗浄・デブリドマン・Vancomycin混入骨セメント充填を施行した。
術後経過
術後は炎症反応は消失し、術後6カ月の現在、可動域は0/115度と経過良好である。
症例2
症例
症例2:67歳 男性
現病歴
腎がん術後、右上腕骨骨幹部単発転移/病的骨折
既往歴
9年前、腎がん上腕骨骨幹部単発転移/病的骨折に対して広範切除、髄内釘固定を施行した。術後は他院で経過観察されていたが、転倒時に患側で手をつき、髄内釘遠位スクリュー折損を認めたため、当科を紹介受診した(図4)。
手術
来院時の単純X線像でスクリュー折損部の骨皮質肥厚と髄内釘周囲の骨硬化を認め、折損前に髄内釘の緩みを生じていたと思われた。治療方法としてはまず髄内釘の入れ替えの可否を検討した。入れ替えを行なう際は折損したスクリューが問題となり、さらに骨欠損部には強度不足を補うために骨セメントスペーサー留置が必要である。一方、入れ替えを行なわない場合は骨欠損部を大きく展開してLP(Double plating)による内固定およびセメント充填を行うことになる。今回、髄内釘自体の折損はなく、骨欠損部を大きく展開して骨セメントスペーサーの留置が必要と考え、LP(Double plating)固定および骨セメント充填を選択した。前外側皮切で大きく展開、上腕動脈を内側へよけ、骨欠損部/髄内釘を露出した。牽引をかけて上肢長を戻して、外側からシンセス社製PHILOS、前方からLP smallでdouble platingを施行し、骨欠損部にAmicamycin混入骨セメントを充填した(図:5,6:手術時間:90分、出血量:100ml、後療法:術後1日自他動運動)。
症例3
症例
症例3:52歳 女性
現病歴
右乳がん術後、右大腿骨近位骨幹部単発転移
手術
乳がん右大腿骨近位骨幹部骨転移に術前放射線療法(40Gy)、拡大掻爬術、髄内釘固定、Adriamycin混入骨セメント充填を施行した。
経過
術後は他院で経過観察し、術後2年時、拡大掻爬部に骨折を認めたものの痛みなく杖なし歩行を行っていたが、術後2年半で髄内釘折損を認め、当科を紹介受診した(図7)。大腿骨近位部骨組織を温存したセメントレスロングステム人工骨頭置換術とプレート・ワイヤリング固定を施行した。術後5年時の単純X線像で関節裂隙の消失(central migration)を認めたが痛みなく杖なし歩行が可能であったため、将来的に人工関節置換(臼蓋側)をする予定で経過観察とした。半年後、痛みなく杖なし歩行を行っていたが、単純X線像でスクリュー折損を認めた。50歳台の活動性が高い患者で将来、再手術(大腿骨全置換術)の可能性があることを考慮して、人工股関節再置換術を施行した。緩みや折損の原因として透析/放射線照射による骨質不良によりBone on growthが得られなかった/遠位スクリューへの過重な負荷による金属疲労などが考えられた。大腿骨ステムは残された骨組織の状態が不良なためセメントロングステムを選択し、スクリュー挿入部の強度低下を補うため外側よりLPで固定を行った(図8)。
術後経過
術後早期よりリハビリ(1日車椅子・1週歩行訓練)を行い、術後1年の現在、1本杖歩行中である。
考察
がん治療の進歩による長期生存患者が増えるに従い、インプラント関連合併症が増加している。これまでがん骨転移に対する手術は局所侵襲を小さくした“単純な内固定”と扱われる傾向があったため、長期生存患者の十分な経過観察がされてこなかった感がある。がん患者は骨粗鬆症に加え、抗がん剤による骨髄抑制や栄養不良、放射線照射の皮膚・骨組織細胞障害による治癒能力の低下などに対する配慮が必要である。さらに近年、分子標的薬による治療が行われるようになり、特に血管新生阻害作用をもつ抗VEGF抗体薬、キナーゼ阻害薬、mTOR阻害薬は線維芽細胞が増殖する時期に血管新生を阻害し、創傷治癒に影響するため術前術後に休薬が必要である1,2)。休薬期間は通常、半減期の2~3倍と言われ、多くの分子標的薬の半減期は数日以内であるが、抗VEGF抗体薬であるベバシズマブ(商品名アバスチン)は半減期が17~21日と非常に長いため周術期管理には細心の注意が必要であり、一般に大手術の際には術前6~8週間、術後に最低4週間は本剤の使用を控えた方が良いとされている1,2,3,4,5)。また、再投与は術創がほぼ完全に治癒し、感染の合併がないことが確認できれば可能となる。症例1は術前に放射線照射が施行されていたのに加え、スーテント(キナーゼ阻害薬)の術前休薬をしていなかったことにより創部治癒遅延・感染が併発したものと考えられ、薬剤による創部治癒障害に対する配慮が不足していたことが反省点である。新規に開発される薬剤の中には創部治癒に影響するものがあることを十分に認識することが重要と考えられた(表1)。
症例2は折損時の単純X線像でスクリュー周囲の骨皮質肥厚と髄内釘周囲の骨硬化があったことから、後方視的にはこの段階で遠位スクリューへのストレス集中の評価が出来ていれば、折損を起こす前に追加固定および骨セメント充填/(骨移植術)が可能であったため、インプラント折損のサインに習熟することが重要と考えられた(図9)。症例3は初回手術後2年の単純X線像で拡大掻爬を施行した部位に骨折を認め、この時点で髄内釘の折損は予測が出来たと思われ、髄内釘入れ替え(+LP追加固定)・骨移植術、人工骨頭置換術などの追加手術を検討すべきであったと考える。転子下から骨幹部の転移巣は屈曲・伸展、回旋、せん断などの非常に強いストレスが加わるため、特に若年の活動性が高い病的骨折症例には中空型髄内釘は強度が弱く、将来的に折損の可能性がある。拡大掻爬/辺縁切除/広範切除術を施行した際は将来的に骨組織の再建を想定して骨欠損部に骨セメントを留置し、術後2~3年で局所再発がなければMasqulet法などによる追加治療を検討するのも良いと考える。当科に紹介された後、フルブラスト加工のセメントレス人工骨頭ステムを用いて再置換を施行したが、術後5年半でスクリューが折損した。原因として放射線による生物学的活性の低下や透析による骨質不良によりbone on growthが得られなかったことが原因と考えられた。再置換術後5年時の単純X線像を後方視的に検討してみるとステム周囲の骨硬化/スクリュー緩み/骨皮質肥厚が存在したことから、自覚症状がなくても、この時点でセメントロングステムによる再置換術を検討すべきだったと考える。
放射線照射の問題として骨細胞障害があり、放射線照射後の骨壊死は0.3~0.4%、30~40Gyの照射で骨障害、50Gy以上では骨細胞・骨芽細胞の壊死が発生するとされている。放射線照射は生物学的活性を低下させ、骨折・偽関節やインプラントの緩みのリスクを増加させる。長期生存が期待される患者に対しては将来的な追加手術のために放射線照射は極力避け、拡大掻爬/辺縁切除/広範切除術、内固定+骨セメントスペーサー留置または人工骨頭/関節置換による再建を行ない、インプラント折損のサインがある際は早期に追加手術を検討すべきと考える(図10)。一方、他科で放射線照射後に骨折を併発した症例は注意が必要である。人工骨頭/関節置換については放射線照射後3~5年で骨壊死が発生し、緩みや感染が多くなることからセメントレス固定よりセメント固定が望ましいと報告されている6)。放射線を照射した際は、海綿骨は長期的に圧縮強度の維持が期待できない、セメントレス固定はbone in/on growthしない、骨癒合は期待できないことを念頭にして放射線照射量・範囲を調べて術前計画を行うことが大切である。特に骨盤周囲では臼蓋と大腿骨の再建が必要になる。臼蓋に放射線照射が施行されている際はセメントレスカップは早期に緩みをきたすため、カップサポート、セメントカップによる再建が推奨されている6)。一方、大腿骨に関しては健常骨組織での遠位固定であればセメントレス/セメント固定が可能であるが、セメントレス固定はstress shieldingによる近位骨の萎縮が問題となる。セメント固定は30~40Gyであれば近位骨組織の骨/骨セメント間のinterlockingは維持され、かつ術直後から強固な固定が得られるため、高齢者に多いがん骨転移では近位放射線照射骨を温存する際はセメントロングステムを第一に選択すべきと考える。
今後、がん治療の進歩による長期生存例の増加に伴い、インプラント関連合併症が増加してくると考えられる。長期の良好な術後成績を得るには新たな治療薬の合併症についても十分に配慮しながら、プレート、髄内釘、人工関節などのインプラントの特性を最大限に活かした”テーラーメード“の治療を行うことが大切である。さらに術後はインプラント折損の危険なサインに注意しながら慎重に経過観察を行ない、危険なサインが認められたら速やかに追加手術を検討すべきと考える。
参考文献
- Bose D, Meric-Bernstam F, Hofstetter W et al
Vascular endothelial growth factor targeted therapy in the perioperative setting: implications for patient care
Lancet Oncol. 2010; 11: 373-382. - 吉川 幸造, 島田 光生, 栗田 信浩ほか
Bevacizumab併用化学療法中に緊急手術を施行した2例
日本大腸肛門病会誌2010;63: 56-60. - 吉野 真樹
【分子標的治療の進歩と現状Part 2】 大腸がんにおける分子標的治療 薬剤師の立場から
新潟がんセンター病院医誌2012; 51: 29-37. - 格口 渉,鈴木 豊典,藤田 温志ほか
分子標的薬であるエベロリムスの関与が疑われた抜歯1か月後に生じた後出血の1例
北海道歯誌2014; 35: 42-47. - 長沼篤,高木均,小川祐介ほか
ソラフェニブ内服に関連する術後創部感染・哆開を来したものの、創傷治癒にCaHMB・L-アルギニン・L-グルタミン配合飲料(アバンド)が効果を認めた進行肝細胞癌の1例
静脈経腸栄養2014; 29: 877-881. - 大石久雄、栗林正明、井上敦夫
放射線照射歴のある大腿骨頚部骨折に対して人工骨頭置換術を施行し、術後早期に人工骨頭の移動を認めた2例
日本人工関節学会誌2018;48:325-326.
図表説明
図1 病的骨折時の単純X線像
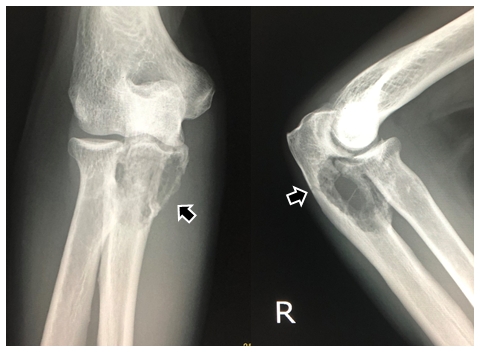
尺骨近位に膨張性に発育する骨破壊像と病的骨折(矢印)を認める。
図2 術中写真
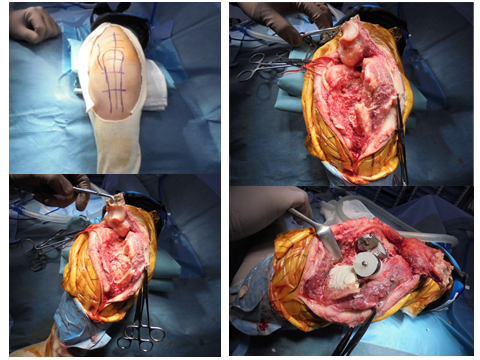
尺骨近位病的骨折部を骨切りして近位骨片を反転、近位骨片と遠位骨片骨内を一気に拡大掻爬し、骨内を熱焼却/フェノール処置したうえで人工肘関節置換術を施行した。
図3 拡大掻爬+人工肘関節置換術

図4 当科受診時の画像
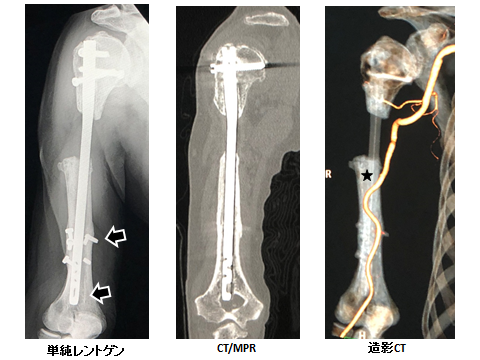
髄内釘遠位スクリューの折損(矢印)、短縮転位とスクリュー周囲の骨皮質肥厚/髄内釘周囲の骨硬化を認める。また、上腕動脈(星印)が遠位骨幹部で前方にシフトしている。
図5 術中写真
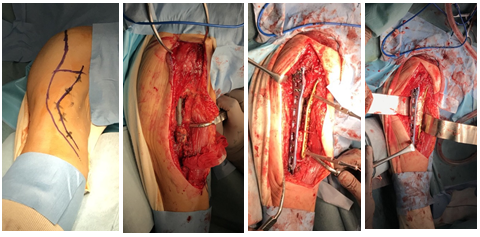
図6 術後単純X線像
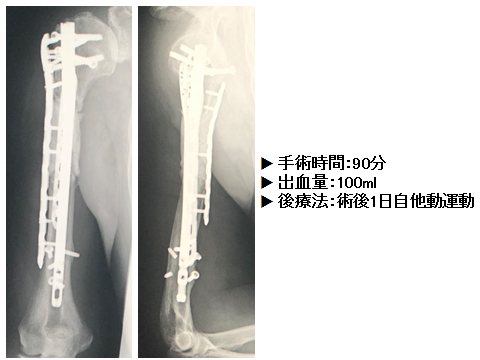
図7 初診から髄内釘折損までの単純X線像
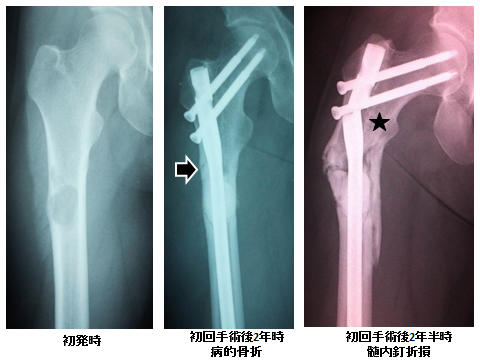
右大腿骨近位骨幹部に単発転移を認め、初回手術後2年時単純X線像で拡大掻爬を施行した部位に骨折(矢印)が合併し、術後2年半で髄内釘折損(星印)と放射線療法およびAdriamycin混入骨セメント充填などによる骨壊死/偽関節を認める。
図8 再置換術後の単純X線像
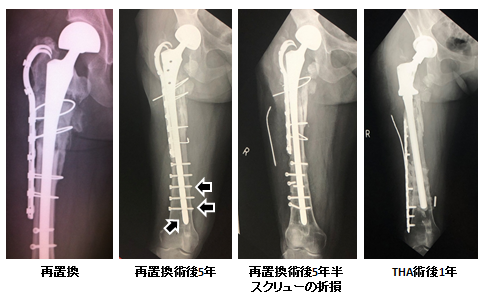
再置換術後5年時、Bone ongrowthは得られておらず、遠位スクリュー周囲の骨質肥厚と緩み(矢印)を認める。
図9 危険なサイン
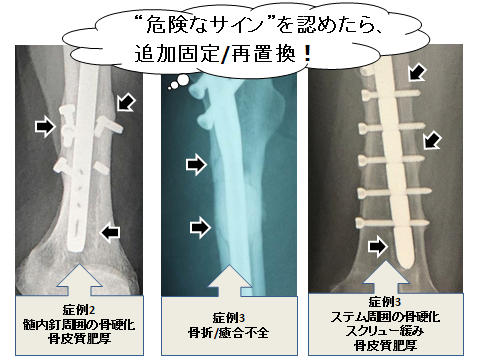
表1:分子標的薬と外科的治療
| 分類 | 商品名(一般名) | 半減期 | 術前休薬期間 |
|---|---|---|---|
| 抗VEGF抗体薬 | アバスチン(ベバシズマブ) | 17〜21d | 6〜8w |
| サイラムザ(ラムシルマブ) | 6〜10d | 4w | |
| キナーゼ阻害薬 | ネクサバール(ソラフェニブトシル酸塩) | 1〜2d | 7d |
| スーテント(スニチニブリンコ酸塩) | 40〜60h | 7〜10d | |
| インライタ(アキシチニブ) | 2〜5h | 1d | |
| スチバーガ(レゴフェニブ水和物) | 28h | 2w | |
| バゾバニブ(ヴォトリエント) | 31〜35h | 7d | |
| mTOR阻害薬 | テムシロリムス(トーリセル) | 14.8h | |
| エベロリムス(アフィニトール) | 10〜30h |




