第5腰椎CT-MPRデータを用いた骨粗鬆症と骨折リスク評価:臨床雑誌整形外科掲載論文原文
増井文昭、本郷公一*
Fumiaki Masui(千葉西総合病院整形外科主任部長、関節外科センター長)、Kouichi Hongou*(セントマーガレット病院放射線科)
はじめに
近年、高齢者の骨粗鬆症による骨折はQOL(Quality of life)を著しく低下させ寝たきりになる危険性があり、さらに死亡のリスクが高まるため大きな社会問題となっている。医療費の増大という問題も抱え、今後の少子高齢社会で骨粗鬆症の早期診断による骨折予防が重要な課題となっている。早期に骨折リスクを評価できれば、転倒予防の指導、リハビリや薬物治療を行うことで骨折を予防することが可能となる。今回、我々は第5腰椎CT画像データを用いて、CT値の年齢推移と大腿骨近位部骨折リスクについて検討を行ったので報告する。
対象
2012年12月より2017年8月までに当院で治療した大腿骨頚部骨折109例、大腿骨転子部骨折95例、大腿骨頚部・転子部骨折以外で他科の疾患を含めて腹部・骨盤・股関節部CTを撮影した非骨折例1972症例をあわせた2176例で、性別は女性1111例、男性1065例、年齢は16~106歳(平均年齢71.3歳±16.9歳、女性73.9歳±16.7、男性68.5歳±16.7)、大腿骨頚部骨折83.3±8.5歳(女性83.8±8.7歳、男性81.6±7.6歳)、大腿骨転子部骨折84.9±9.8歳(女性86.0±9.2歳、男性81.0±10.6歳)、非骨折70.0±16.9歳(女性72.2±17.0歳、男性67.9±16.7歳)であった。
方法
他疾患で撮影したCT画像も使用できるように骨盤や腹部CTの撮影範囲内にある第5腰椎CT横断のMPR(Multi Planar Reconstruction)断面を作成した。骨皮質を除く海綿骨領域でのCT値≧150HU(HunsfieldUnit)の骨面積比率(bone area ratio、以下BAR:ROI≧150HU / -∞HU<ROI≦∞HU、ROI:以下、range of interest)を検討した(図1)。使用装置はGE社製BrightSpeed EliteSDで撮像条件は120kV、Auto mA(max=260mA)、再構成間隔0.625mm、pixel size 0.684×0.684mm、MPR設定スライス厚0.68mm 、FOV 10~14cmとした。面積計測はGE/CT コンソール搭載Cross-Sectionを用いて行った。
1:計測スライス位置と計測領域(Range of interest 、以下ROI)の設定
椎間板変性・骨棘などの二次性変化による影響が少ない椎体中央の横断MPR断面を再構築した。全骨(皮質骨および海綿骨)にROIを設定した際、椎弓皮質骨の影響による誤差が非常に大きく再現性に問題があったため、椎弓皮質骨の影響を避けるために骨皮質を除く海綿骨領域を計測領域としてBARを算出した(図1)。
2:CT値閾値設定
我々は大腿骨近位部におけるCT-MPRデータを用いた解析で皮質骨の菲薄化・粗造化した領域のピクセルCT値が150HU前後であったことから、骨成分閾値をCT値≧150HUと報告した(図2)1)。今回、大腿骨近位部と同様にBAR(ROI≧150HU / -∞HU<ROI≦∞HU)を計測して検討を行った。
3:受信者動作特性試験ROC(Receiver operating characteristic)曲線
大腿骨頚部/転子部非骨折患者のBARからROC曲線を作成し、男女別のROC曲線下面積AUC (Area Under the Curve)、95%信頼区間を算出した。
Ⅰ: 大腿骨頚部/転子部非骨折例(以下、非骨折群)と骨折群
男女の非骨折群のデータから近似曲線を作成し、非骨折群、大腿骨頚部/転子部骨折群におけるBARを比較した。両群のBARの結果をt検定により統計学的検討を行い、P valueは0.05以下を有意とした。
結果
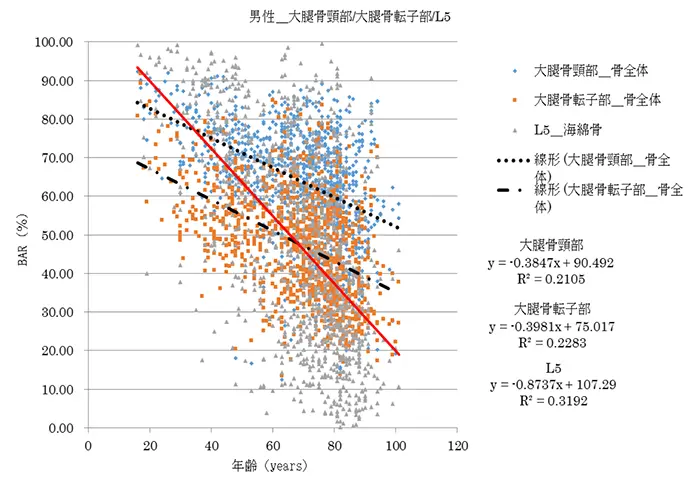
Ⅰ: BARは若年者で高値を示していたが、年齢が上がるに比例して低値となっていた(図3、4)。Young adult(39歳以下)のBARの70~75%値は男性55.4~59.4%、女性61.8~66.2%でいずれも50~59歳に相当していた。70歳代に相当するBARのYoung adult(39歳以下)に対する比率は男性53.1%、女性69.5%で、さらに女性では60歳以降、BARの著しい低下を認めていた(表1)。
Ⅱ: 近似曲線から非骨折群と大腿骨頚部/転子部骨折群におけるBARの比較検討を行ったところ、t検定で両群間に有意差が認められた(p<0.05)。
Ⅲ: 第5腰椎BAR男/女別AUC(95%信頼区間)は女性0.722(0.687-0.758)/男性0.774(0.724-0.823)であった。第5腰椎BARと大腿骨頚部・転子部骨折との感度、特異度をROC曲線から算出すると、大腿骨頚部骨折で男性BAR26.9%は感度80.8%、特異度74.9%、女性BAR26.0%は感度79.5%、特異度49.8%で、大腿骨転子部骨折で男性BAR42.5%は感度81.0%、特異度55.1%、女性BAR21.1%は感度79.7%、特異度59.6%であった(表2)。
考察
骨は皮質骨と海綿骨が複雑に組み合わさった構造からなっている。骨粗鬆症では外骨膜性骨形成、皮質骨内膜面の骨形成・吸収、海綿骨の骨形成・吸収のアンバランスにより皮質骨肥厚・菲薄、髄腔縮小・拡大が起こり骨強度は低下する。さらに大腿骨頚部骨折では骨梁微小骨折や抵抗減弱部位などの解剖学的な問題も報告されている2~5)。
単純X線像で椎体は骨粗鬆症の進行に伴い水平骨梁が減少し、次いで圧迫に抗する垂直骨梁が菲薄化してくるとされている6)。著者らは3D-CT像における大腿骨転子部前方骨皮質の菲薄化に着目して、大腿骨近位部のCT-MPRデータを用いたBAR(CT値≧150HUの骨面積比率)の評価を行った結果、BARは大腿骨近位部骨折リスクの評価に有用で、39歳以下(Young adult)の頚部冠状断面・転子間部横断面BARに対する75%、70%値(Young adult比率)は70歳代に相当していることを報告した1)。今回、大腿骨近位部と同様に第5腰椎でBARを測定した結果、70歳代に相当するBARはYoung adult(39歳以下)に対する比率は女性29.8%、男性55.9%で大腿骨近位部に比較して第5腰椎のBARは著しく低下していた。特に女性では60歳以降にBARが著しく低下してくることから、脊椎に対してはより早期に骨折予防のための治療を開始することが重要と考えられた。また、非骨折群と大腿骨頚部/転子部骨折群の間に有意差を認めたことから、大腿骨近位部骨折リスク患者の選別を行うため、カットオフ値の検討を行った。今回の検討では、スクリーニングとして使用するために感度を約80%になるようにカットオフ値を設定したことにより、特異度の最低値が約50%となった。スクリーニングにより選別された症例を個々の症例に応じてリスクを評価することにより骨折患者数が軽減できるものと考えられた。
今回、我々が使用したデータは、整形外科以外の目的で撮影された腹部検査等のデータを含めて検討するためにQuantitative computed tomography (以下、QCT)用骨等価物質ファントムは用いておらず、線量率、体型などによるCT値の未補正により計測値にバラつきが生じる可能性があり、CTの機種間較差や再現性が問題となる。
近年のX線CT装置がもつ性能は格段に進歩しており、1装置内の変動は1.9%、装置間の変動は4.7%とされ、骨ファントムを用いなくても検査データの変動は少なく、QCT検査時の再現性(1~5%)と比較しても同等の精度とされている8)。CT値≧150HUの骨面積を4.7%増減して測定するとBARは類似して約4.7%増減する結果となっており、今回の検討では10歳間隔で平均BARを算出しているため4.7%増減したBARは年齢別BARの範囲内におさまっていた。さらに1ヶ月内にCTが2回撮影されていた18症例を選び、BARを測定した結果、変動は少なく測定値は近似し、過去の報告と同様に再現性に問題がない結果が得られていた。以上から本手法は簡便で再現性およびCT機種間較差に問題がないことから日々の診療における骨粗鬆症評価に有用と思われた。
骨粗鬆症の診断には骨量計測が行われ、測定法としてはRA(radiographic photodensitometry)法、DXA(dual-energy X-ray absorptiometry)法、QCT(quantitative computed tomography)法、QUS(quantitative ultrasound)法などが行われている。現在、骨粗鬆症診断、薬剤効果判定は主にDXA法で行われている。DXA法は低被曝で簡便な手法だが、不適切なポジショニング、動脈硬化・椎間板変性や骨折などによる二次性変化が測定精度に大きく影響し、特に下肢の進展・内旋が困難な高齢者では、測定結果の信頼性、再現性が問題となる9)。3D-CTによる解析は、3次元のデータとして得られるため検査時の体位は問わず、さらに薬剤の効果判定など経時的な測定が必要な場合でも、MPR断面は自由な角度設定が可能なことから、計測断面の再現性が高く有用と考えられた。今回、我々が行ったCT評価法は他疾患で行った骨盤・腹部CTに加えて、大腿骨近位部骨折、骨盤骨折、変形股関節症などのCT評価の際に第5腰椎を含めて撮影することで評価が可能で、種々の疾患で撮影された既存のCTデータを骨粗鬆症の程度や骨折リスクの評価に活用できる点で有用と考えられた。
結語
1:脊椎椎体骨折、骨盤骨折や整形外科以外の疾患(腹部精査等)に対して行ったCT画像データから第5腰椎横断MPR断面を作成した。
2:カットオフ値により選別された大腿骨近位部骨折リスク患者は個々の症例に応じてリスクを評価して治療を行うことが重要と考えられた。
3:我々が行ったCT評価法は他疾患で行った骨盤・腹部CTに加えて、大腿骨近位部骨折、骨盤骨折、変形股関節症などのCT評価の際に第5腰椎を含めて撮影することで評価が可能である。
4:本手法は簡便で再現性およびCT機種間較差に問題がないことから日々の診療における骨粗鬆症評価に有用と思われた。
参考文献
1)本郷公一、増井文昭*、朝戸健夫:CT-MPRデータを用いた大腿骨近位部骨折危険因子の研究
臨床放射62:349-355;2017
2)南澤育雄:高齢者の大腿骨頚部内側骨折の成因に関する研究― 骨折線の方向とその発生機序の推論・日整外会誌55:167-181,1981
3)広瀬秀史:高齢者大腿骨頚部内側骨折骨頭の組織学的並びに骨形態計測学的研究・昭和医会誌48:185-204,1988
4)山藤賢:大腿骨頚部内側骨折における摘出骨頭の骨質評価・昭和医会誌63:142-153,2003
5) Todd RC, Freeman MA and Pine CJ, et al.: Isolated trabecular fatigue
Fractures in the femoral head ・J Bone Joint Surg Br 54:723-728, 1972
6)伊丹康人、西尾篤人:整形外科MOOK―骨粗鬆症―p12-16、金原出版、東京、1984
7) Singh M , Nagrath AR and Maini PS Changesin trabecular pattern of the upper end of the femur as an index of osteoporosis. J Bone Joint Surg Am 52:457-467, 1970
8) 西原貞光、小池正紘、上田克彦ほか
X線CT装置における椎体部平均CT値の装置内変動と装置間変動
医用画像情報学会雑誌20:40-43, 2003
9) 日本骨粗鬆症学会 骨強度評価委員会編 大腿骨近位部BMD測定マニュアル・Osteoporosis Japan vol.15 no.3 2007
図表説明
表1:年齢、男女別平均BAR(%)
頚部冠状断面・転子間部横断面(文献1引用)と第5腰椎横断面のBAR
表2:第5腰椎横断面におけるROC解析より得たBARカットオフ値
図1:第5腰椎横断MPR断面と計測領域(Range of interest 、以下ROI)の設定
A:計測スライス位置の設定
B:指定された位置の断層面で骨皮質を除く海綿骨領域(-∞HU<ROI≦∞HU)
C:骨成分閾値CT値≧150HUの海綿骨領域(ROI≧150HU)
BAR: 海綿骨領域にROIを設定し、ROI≧150HU / -∞HU<ROI≦∞HUを算出した。
図2:転子間部前縁の皮質骨菲薄部のピクセルCT値(文献1引用)
図3:第5腰椎横断面におけるBAR分布(女性)
非骨折群(◆)、女性頚部骨折群(▲)、女性転子部骨折群(▼)の年齢に対するBAR分布と、非骨折群の近似曲線(実線)
図4:第5腰椎横断面におけるBAR分布
非骨折群(◆)、男性頚部骨折群(▲)、男性転子部骨折群(▼)の年齢に対するBAR分布と、非骨折群の近似曲線(実線)
表1
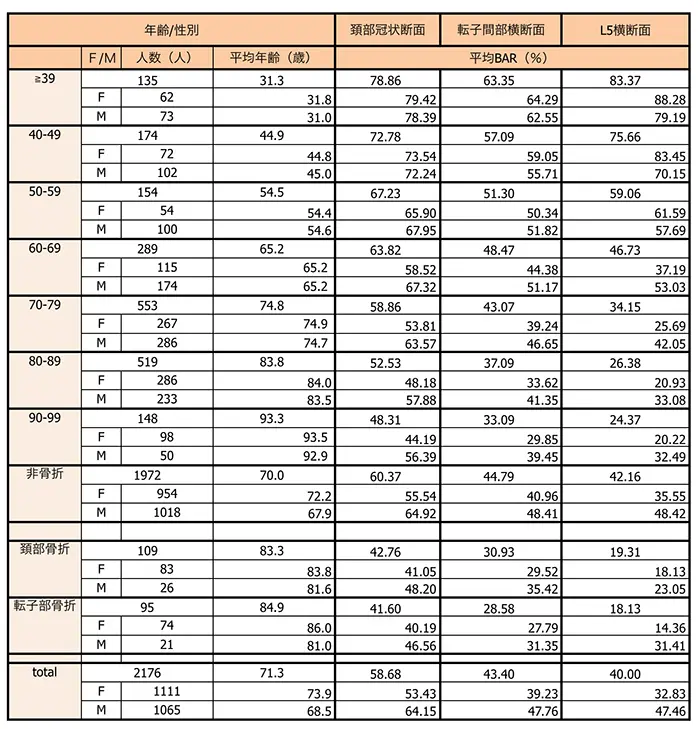
表2
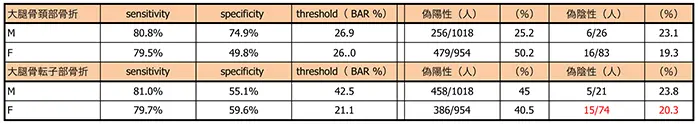
図1
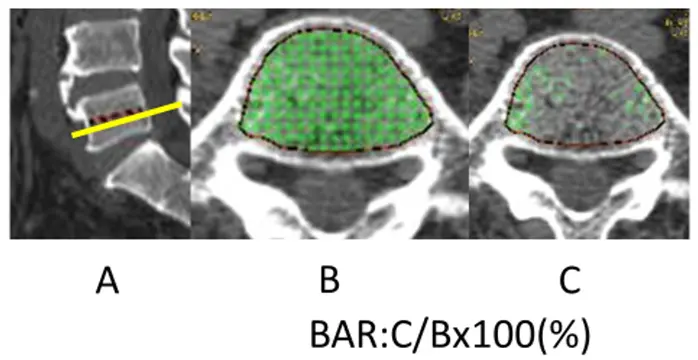
図2
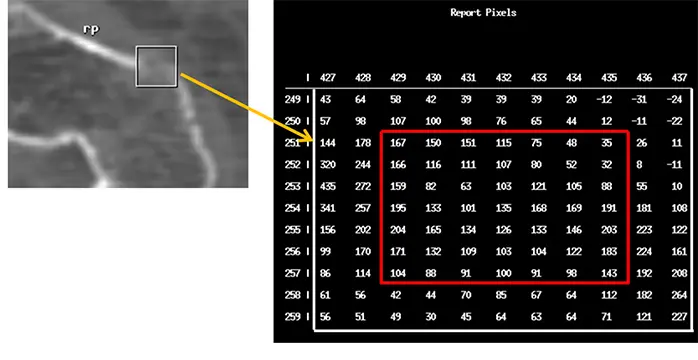
図3
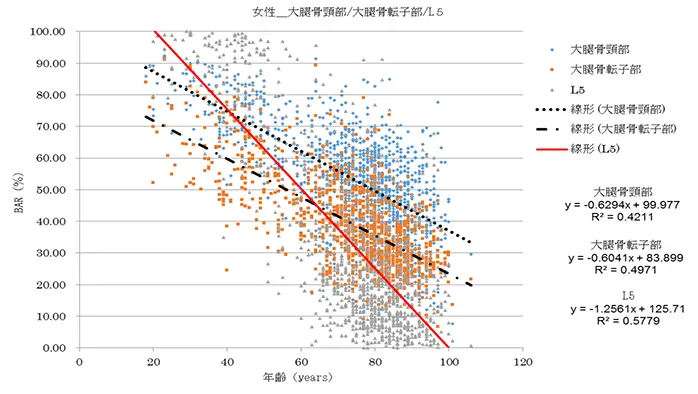
図4