人工膝関節周囲骨折の治療経験
人工膝関節周囲骨折の治療経験
臨床雑誌整形外科掲載論文原文
増井文昭、斎藤雅人、伊藤吉賢、石井文久、浅沼和生、白旗敏克
千葉西総合病院整形外科・関節外科センター
はじめに
近年、高齢化に伴い人工膝関節置換術(以下、TKA)を受ける患者は増加傾向にあり、比例してTKA後の骨折患者も増加している。
TKA後、数年以上経過しているため様々な合併症を認めることが多く、さらに骨質・骨量の低下は進行しているため強固な固定が困難なことも経験される。今回、本骨折に対して手術治療を施行し、成績について検討を行った。
対象
当科で治療した人工膝関節周囲骨折3例である。性別は男性1例、女性2例、受傷時年齢68~84歳(平均年齢70歳)、経過観察期間6か月~6年(平均2年3か月)である。既往歴に関節リウマチ1例(ステロイド内服あり)を認め、使用されていた機種はOpen box型 2例、Closed box型 1例であった。骨折型、再建材料、追加治療、可動域、骨癒合について検討を行った。
方法
介護度分類、受傷機転、骨折型分類(AO分類)、治療方法、入院から手術までの待機期間、手術時間、出血量、手術方法と内固定材、人工骨充填術・短縮術の併用、退院時ADL、転帰について検討した。
結果
骨折型はRorabeck分類type II 3例、AO分類A1 1例、A3 2例であった。再建材料はMonoaxial Locking compression plate (以下、LCP) 1例、Polyaxial LCP 2例であった。追加治療として腸骨・腓骨移植術、人工骨移植術(α-TCP)、短縮術を各1例に対して施行した。可動域は伸展-20~0度、屈曲:90~100度、全例に骨癒合が得られていた。
症例1
84歳 女性
主訴
右膝関節痛
既往歴
右人工膝関節置換術(他院にて)、糖尿病、高血圧
現病歴
施設にて介助中に転落、床に膝前面を強打したが放置していた。痛みが軽減せず、さらに膝関節の変形を認めたため、近医を受傷7日目に受診、大腿骨顆上部骨折を指摘され当科を受診した。初診時単純レントゲンで大腿骨顆上部骨折を認め、遠位骨片は屈曲・短縮転位し、大腿骨コンポーネントは大腿骨に陥入していた(図1)。鋼線牽引(7kg)を施行したが、短縮転位は改善せず大腿骨コンポーネントの陥入は残存し(図2)、また緩みは認めなかった。著しい骨粗鬆症、長期間の屈曲・短縮転位、大腿骨コンポーネント陥入による大きな骨欠損を認めたため、大腿骨を2cmほど陥入して外側からLCPによる固定を行った。さらに術中イメージ下で動揺性を確認したところ内側に軽度不安定性を認めたため、内側からLCPによる固定を追加した(図3)。術後早期から車いす乗車を開始し、術後6か月時の単純レントゲンでは異常はなく、起立移動が可能な状態である。
症例2
69歳 女性
主訴
右膝関節痛
既往歴
関節リウマチ(プレドニン5mg内服)
現病歴
現病歴:転倒受傷し、同日、当科を受診、単純レントゲンにて大腿骨顆上部骨折(図4)の診断にて入院となる。術前に鋼線牽引(5kg)を施行し、良好な整復位が得られ(図5)、観血的整復固定術を施行した。外側よりLCPで固定後、リウマチによる著しい骨粗鬆症と内側に一部骨欠損を認めたため、腓骨を骨柱として移植後に海綿骨を充填した(図6)。術後1年の現在、骨癒合は得られ歩行中である。
考察
TKAは近年、増加傾向にあるが、TKA後の骨折は0.3~2.5%と言われ1)、今後、患者数は益々増加してくると考えられる。
TKA後の大腿骨骨折患者は初回手術から数年以上経過している場合が多く、骨質・骨量の低下や重篤な合併症を認めることが多い。骨折によりADLは低下し合併症併発の危険性が高くなるため2)、大腿骨頚部・転子部骨折と同様に早期に手術を行い、リハビリを行うことが好ましい。
人工膝関節周囲骨折は関節近傍の骨折のため早期の可動域訓練が望まれるが、骨粗鬆症により強固な固定が困難な場合があり、術前に全身状態、骨質、骨欠損、骨折形態、人工関節機種と緩みなどを評価した上で再建材料を選択する。内固定材の選択に重要な点は遠位骨片へのスクリュー本数と角度安定性、骨欠損(特に内側骨皮質の欠損と粉砕状態)である。内固定材としてLCPなどのプレートとRetrograde髄内釘が挙げられる。人工膝関節周囲骨折のうちAO分類typeAは荷重伝達、局所の血流温存の観点からは遠位骨片の固定性が得られればRetrograde髄内釘が第一選択で、使用に際しては極力太いもので、末梢スクリューの本数は3本以上必要と考えられる。髄内釘が挿入不可能なclosed box型や顆部にかかる骨折のうち固定性が不十分な症例ではLCPの適応となる。LCPはTKAコンポーネントにより設置位置に制限があり、さらに前弯が強い際は骨軸と合わなくなることがある3、4)。また、monoaxial LCPはTKAコンポーネントにスクリューが干渉する場合があり、特に末梢骨片が小さい時はpolyaxial LCPの方が有用な場合がある。骨折部の十分な固定性を得るには、骨質や骨折型に応じてプレート長、スクリューの本数・位置・種類(monocortical/bicorticalスクリュー)などを十分に検討した上で手術を行うことが必要となる3)。通常、LCPは外側から挿入して固定するが、内側に不安定性を認める場合は術後内反変形の可能性があるため、内側にLCPの追加や骨移植術を行う方が良い5)。また、人工関節に緩みを認めるRorabeck分類type IIIは再置換・腫瘍用人工膝関節による再建が選択となる。
TKA後の骨折患者は初回手術より高齢化しているため、個々の症例のゴール設定に応じた内固定材を選択する。使用に際しては骨折部への血流に配慮した愛護的な手技と強固な固定が重要である。術中ストレステストで外側LCP固定後の内側不安定性、大きな骨欠損、骨皮質の著しい菲薄化を認める際は中枢骨片の短縮陥入、LCP double plating、自家骨・人工骨移植術を必要に応じて検討することが肝要である。
まとめ
- 当科で治療した人工膝関節周囲骨折の治療成績について検討を行った。
- 初回手術時より高齢化しており、ゴール設定に応じて骨折部の血流に配慮した強固な固定を行い、早期にリハビリを行うことが大切である。
- 遠位骨片へのスクリュー本数と角度安定性、骨欠損(特に内側骨皮質の欠損と粉砕状態)を術前に評価し、内固定材を選択することが重要である。
- 術中ストレステストで内側不安定性、大きな骨欠損、骨皮質の著しい菲薄化を認める際は中枢骨片の短縮陥入、LCP double plating、自家骨・人工骨移植術を必要に応じて検討することが肝要である。
参考文献
- McGraw P,Kumar A.
Periprosthetic fracture of the femur after total knee arthroplasty
J Orthop Traumatol 2010;11:135-141 - 篠原奈都代、圓尾明弘、長井寛斗他
インプラント周囲骨折に対する治療
骨折2012;34:888-891 - 越智宏徳、高澤祐治、金子和夫他
人工膝関節全換術後の大腿骨骨折における治療経験
骨折2013;35:399-402 - 唐澤善幸、保坂正一、北原淳他
大腿骨インプラント周囲骨折におけるMIPO法の治療経験
骨折2008;30:680-684 - 道中泰典、衣笠清人、西田一也他
大腿骨顆部・顆上骨折に対するLCPを用いたMIPO法の経験
骨折2008;30:693-696
図表説明
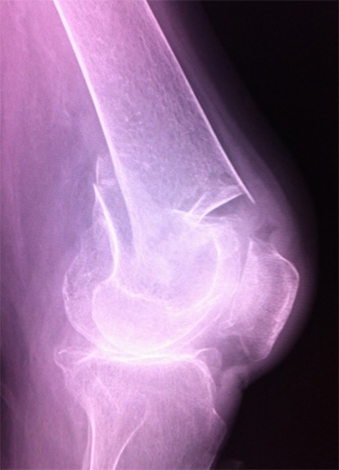
図1:初診時単純レントゲン像
大腿骨顆上部骨折(AO分類A3)を認め、末梢骨片は屈曲・短縮転位し、大腿骨コンポーネントは大腿骨に陥入している。
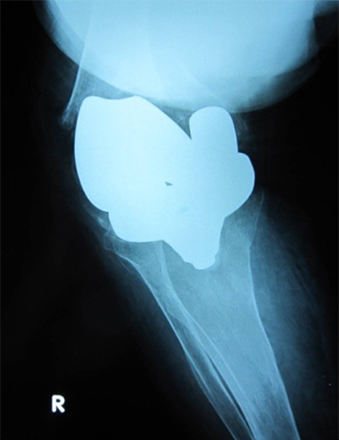
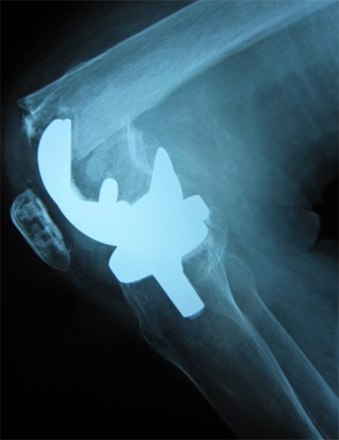
図2:鋼線牽引(7kg)後の単純レントゲン像
短縮転位は改善せず大腿骨コンポーネントの陥入は残存している。
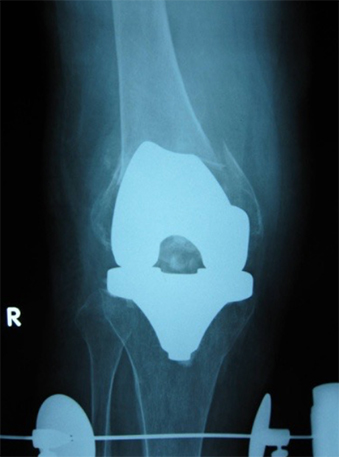
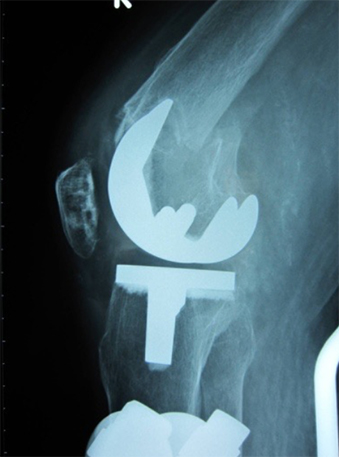
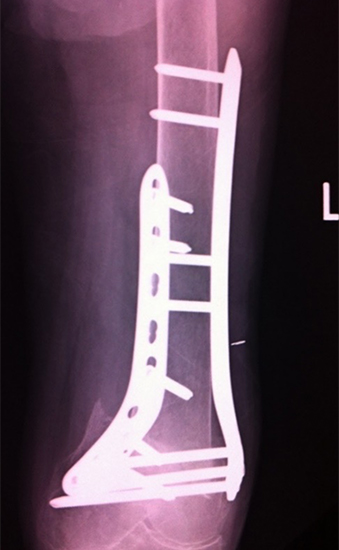
図3:術後単純レントゲン像
大腿骨を2cmほど陥入して外側からLCPで固定後、内側に軽度不安定性を認めたため内側からLCPによる固定を追加した。
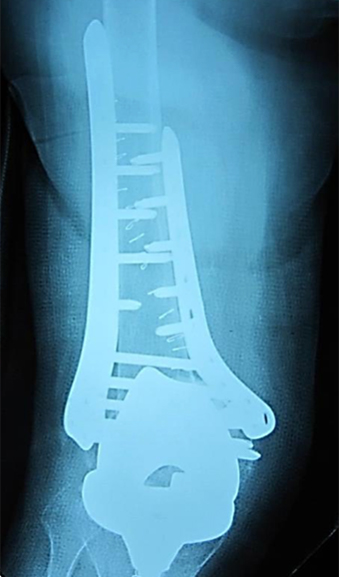
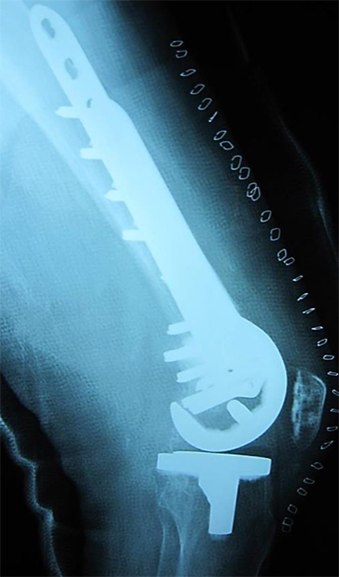
図4:初診時単純レントゲン像
大腿骨顆上部骨折(AO分類A3)を認め、末梢骨片は背側へ短縮転位している。
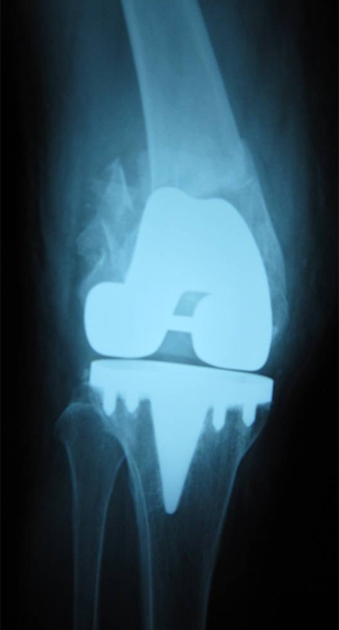
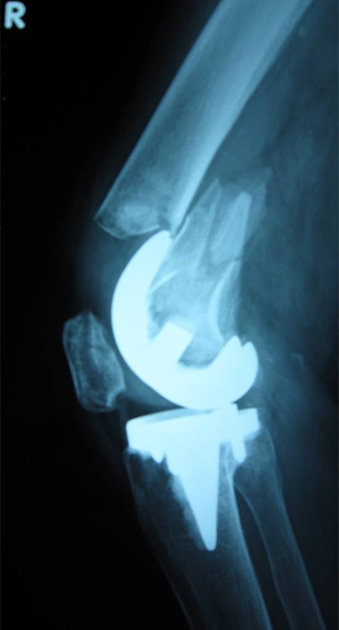
図5:鋼線牽引(5kg)後の単純レントゲン像
転位は改善し、良好な整復位が得られている。
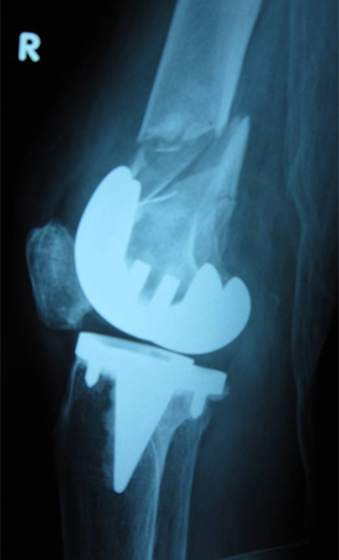
図6:術後単純レントゲン像
外側をLCPで固定し、腓骨を骨柱として移植後に腸骨より海綿骨を充填している。